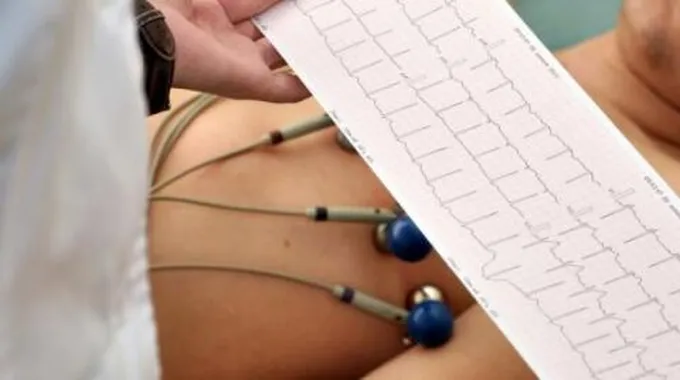
كيفية عمل تخطيط القلب
تخطيط القلب
يُعدّ التخطيط الكهربائيّ للقلب (بالإنجليزية: Electrocardiography) أحد الاختبارات البسيطة وغير المؤلمة التي تعمل على تسجيل النشاط الكهربائيّ للقلب، إذ إنّ نبضات القلب تنشأ نتيجة النبضات الكهربائيّة التي يتمّ إنتاجها في الجزء العلويّ من القلب ثمّ تنتقل إلى أسفله، ويتمّ الكشف عن هذا النشاط الكهربائيّ من خلال تثبيت عدّة أقطاب كهربائيّة على مناطق مختلفة من الجلد لتقوم بتسجيل النشاط الكهربائيّ للقلب، وغالباً ما تؤدي أمراض القلب إلى اختلال هذا النشاط الكهربائيّ، لذلك يلجأ الأطباء لإجراء تخطيط القلب للكشف عن بعض الأمراض، خصوصاً عند الشعور بأعراض معيّنة، مثل ألم الصدر، وصعوبة التنفّس، والشعور بخفقان القلب، أو عدم انتظام ضربات القلب، والشعور بالتعب العام، وسماع أصوات غير طبيعيّة في القلب عند استخدام سماعة الطبيب، وتجدر الإشارة إلى أنّ أول جهاز لتخطيط القلب تمّ تصميمه من قِبَل العالم الفيزيائيّ الهولنديّ فيلَّم أينتهوفن (بالهولندية: Willem Einthoven) وذلك في عام 1903، قبل أن يتمّ تطويره إلى شكله المحوسب في أواخر ستينات القرن الماضي.[1][2]
كيفية عمل تخطيط القلب
يقوم الطبيب بتثبيت ما يقارب 10 أقطاب كهربائيّة في الصدر أو الأطراف لتسجيل النشاط الكهربائيّ للقلب، وقد تستدعي الحاجة إلى حلق الشعر الموجود على الصدر أو على الأطراف للمساعدة على التصاق هذه الأقطاب الكهربائيّة على الجلد، وتجدر الإشارة إلى ضرورة استرخاء الشخص، وتجنّب القيام بأيّ حركة خلال إجراء الاختبار، حيثُ إنّ التحدث، أو الحركة، أو الرجفان قد يؤدي إلى ظهور نتائج غير صحيحة، ويتمّ تسجيل النشاط الكهربائيّ للقلب على شكل موجات تُرسم على مخطّط بيانيّ، وتُعبّر أنماط هذه الموجات المختلفة عن النشاط الكهربائيّ للقلب، ويقوم الطبيب بتشخيص حالة المريض بناءً على نتائج هذا الاختبار، وتجدر الإشارة إلى أنّ بعض أنواع اضطرابات القلب قد لا تظهر خلال إجراء هذا النوع من تخطيط القلب، لذلك قد يلجأ الطبيب إلى استخدام أنواع أخرى من أجهزة التخطيط والتي تساعد على تخطيط نشاط القلب الكهربائيّ خلال أوقات مختلفة من اليوم.[3]
النشاط الكهربائي للقلب
تبدأ كل نبضة من نبضات القلب بإشارة كهربائيّة تُطلقها خلايا متخصّصة تقع في الأذين الأيمن من القلب، تدعى العقدة الجيبيّة الأذينيّة (بالإنجليزية: Sinoatrial node)، وتتصل هذه العقدة بالأذين الأيسر عبر مسار كهربائيّ، ممّا يعمل على انقباض الأذينين في الوقت نفسه، ثمّ تنتقل الإشارة العصبيّة إلى ما يُدعى بالعقدة الأذينيّة البطينيّة (بالإنجليزية: Atrioventricular node)، والتي تعمل على تأخير النبضة الكهربائيّة بشكلٍ بسيط، قبل أن تصل إلى البطينين عبر ألياف عصبيّة تُدعى ألياف بيركنجي (بالإنجليزية: Purkinje Fibers) ليتمّ انقباضها، وتجدر الإشارة إلى أنّ هذه النبضات الكهربائيّة يتمّ إنتاجها بشكلٍ دقيق ومنسّق جداً، وأنّ أيّ اضطراب في هذا التنسيق يمكن الكشف عنه عن طريق إجراء اختبار تخطيط القلب.[4]
تحليل التخطيط الكهربائي للقلب
تنقبض عضلات القلب استجابة للنبضات الكهربائيّة التي تنتقل من خليّة إلى أخرى في القلب، إذ يسبّب دخول الأيونات إلى داخل الخلايا تغيّر فرق الجهد الكهربائيّ فيها، ويُطلق على هذه العمليّة مصطلح إزالة الاستقطاب (بالإنجليزية: Depolarization)، أمّا استعادة فرق الجهد الكهربائيّ الأصليّ فيُطلق عليه إعادة الاستقطاب (بالإنجليزية: Repolarization)، ويصدر عن تخطيط القلب عدّة موجات ومركبات، تمثل كل منها خطوة من خطوات النشاط الكهربائيّ للقلب، وذلك على النحو الآتي:[5][4]
- موجة P: وتنشأ هذه الموجة نتيجة إزالة استقطاب الأذينين (بالإنجليزية: Atrial Depolarization)، إذ تبدأ كل دورة قلبيّة بما يُعرَف بجهد الفعل (بالإنجليزية: Action potential)، الذي يسبّب انقباض الأذينين.
- فترة PR: وتمثل هذه الفترة الوقت المستغرق ما بين إزالة استقطاب الأذينين وإزالة استقطاب البطينين (بالإنجليزية: Ventricular depolarization)، وتتراوح مدّتها ما بين 0.10-0.20 ثانية.
- مركّب QRS: ويعكس هذا المركّب إزالة استقطاب البطينين، ويتكوّن من ثلاث موجات، موجة Q التي تمثل إزالة الاستقطاب عن الحاجز ما بين البطينين مباشرةً بعد تأخير العقدة الأذينيّة البطينيّة، أمّا بالنسبة لموجات R و S فتمثلان إزالة الاستقطاب عن البطينين.
- مقطع ST: وهو خط أفقيّ يظهر في تخطيط القلب، ويعكس إزالة الاستقطاب عن الخلايا العضليّة في البطينين بأكملهما.
- موجة T: وهي تمثل إعادة الاستقطاب للبطينين، وتظهر عادةً على شكل نتوء صغير دائريّ وتتأثر بنسبة الكهارل في الدم.
أسباب التخطيط الكهربائي للقلب
يلجأ الأطباء إلى إجراء التخطيط الكهربائيّ للقلب كأحد الاختبارات التشخيصيّة للكشف عن العديد من الحالات المرضية المختلفة التي قد تصيب القلب أو أجزاء أخرى من الجسم، كما قد يتمّ إجراء سلسلة من التخطيطات الكهربائيّة للقلب على فترات زمنيّة مختلفة، لمراقبة المرضى الذين يعانون أصلاً من أمراض في القلب، أو الذين يتناولون أدوية من المحتمل أن تؤثر في عضلة القلب، ومن الحالات التي قد تستدعي إجراء تخطيط للقلب نذكر ما يلي:[6][2]
- اضطراب النَّظْم القلبيّ: (بالإنجليزية: Arrhythmias) والذي قد ينتج عنه ضعف أو سرعة نبضات القلب، كما يستخدم للتفريق ما بين التباطؤ الطبيعيّ للقلب، وذلك الناتج عن الإحصار القلبيّ (بالإنجليزية: Heart block).
- أمراض الشرايين التاجيّة: تحدث أمراض الشرايين التاجيّة (بالإنجليزية: Coronary heart disease) نتيجة ضعف التروية الدموية إلى خلايا القلب بسبب انسداد الشرايين التاجيّة المغذية لها.
- النوبة القلبيّة: تحدث النوبة القلبيّة (بالإنجليزية: Heart attacks) نتيجة حدوث انقطاع مفاجئ في تغذية القلب الدمويّة، ويُطلق عليها أيضاً مصطلح احتشاء عضلة القلب (بالإنجليزية: Myocardial infarctions).
- اعتلال عضلة القلب: (بالإنجليزية: Cardiomyopathy) والذي يحدث نتيجة تضخّم عضلة القلب، أو توسّعها.
- الأمراض الأخرى: مثل الأمراض التي تصيب غشاء التامور (بالإنجليزية: Pericardial disease)، وأمراض الغدّة الدرقيّة (بالإنجليزية: Thyroid disease)، ومرض ارتفاع ضغط الدم (بالإنجليزية: Hypertension)، وبعض أنواع نقص التغذية (بالإنجليزية: Malnutrition).
المراجع
- ↑ "Electrocardiogram", www.healthline.com, Retrieved 29-10-2018. Edited.
- ^ أ ب "Electrocardiography", www.britannica.com, Retrieved 29-10-2018. Edited.
- ↑ "Electrocardiogram", www.mayoclinic.org, Retrieved 29-10-2018. Edited.
- ^ أ ب "ECG Overview", web.mit.edu, Retrieved 29-10-2018. Edited.
- ↑ "Electrocardiography", www.msdmanuals.com, Retrieved 29-10-2018. Edited.
- ↑ "Electrocardiogram ", www.nhs.uk, Retrieved 29-10-2018. Edited.